Hipertensão: erros comuns na medição da pressão

Hipertensão: erros comuns na medição da pressão
A medição da pressão arterial é um passo essencial para o diagnóstico e o controle da hipertensão. No entanto, erros simples no momento da aferição podem levar a resultados incorretos, gerar preocupação desnecessária ou, ao contrário, mascarar um problema real. Entender como medir corretamente faz toda a diferença para cuidar da saúde do coração.
Por que medir a pressão corretamente é tão importante?
A pressão arterial elevada é um dos principais fatores de risco para doenças cardiovasculares, como infarto e AVC. Segundo o Ministério da Saúde, muitos casos de hipertensão não são diagnosticados justamente por medições feitas de forma inadequada ou em condições que alteram o resultado.
Valores imprecisos podem atrasar o diagnóstico, comprometer o acompanhamento e dificultar o ajuste correto do tratamento.
Erros mais comuns na medição da pressão
Medir logo após esforço físico ou estresse
Atividade física, emoções intensas ou situações de ansiedade elevam temporariamente a pressão. O ideal é descansar por pelo menos cinco minutos antes da aferição.
Posição inadequada do corpo
Medir a pressão em pé, com as pernas cruzadas ou sem apoio para as costas pode alterar os valores. O correto é estar sentado, com os pés apoiados no chão e as costas encostadas.
Braço fora da altura do coração
O braço deve estar apoiado na altura do coração. Quando fica muito baixo ou elevado, os números podem ser falsamente alterados.
Uso de manguito inadequado
Manguitos muito largos ou estreitos para o tamanho do braço interferem diretamente na leitura. Esse é um erro frequente, especialmente em medições feitas em casa.
Conversar durante a medição
Falar, rir ou se movimentar enquanto o aparelho está medindo a pressão pode elevar os valores registrados.
Medir logo após café, cigarro ou álcool
Cafeína, nicotina e bebidas alcoólicas podem aumentar temporariamente a pressão arterial. O ideal é evitar esses estímulos por pelo menos 30 minutos antes da medição.
Medição em casa também exige atenção
A medição domiciliar é uma grande aliada no controle da hipertensão, mas precisa seguir orientações corretas. Usar aparelhos validados, medir sempre no mesmo horário e registrar os valores ajuda o profissional de saúde a avaliar melhor o tratamento.
Manter a rotina de medicamentos organizada também é essencial para que os resultados reflitam a realidade.
Organização do tratamento faz diferença
Para quem convive com a hipertensão, tomar os medicamentos corretamente todos os dias é tão importante quanto medir a pressão. A Dose Certa ajuda a manter essa rotina organizada, com a box de medicamentos separada por dia e horário, reduzindo esquecimentos e erros no uso contínuo.
Conclusão
Pequenos erros na medição da pressão podem gerar grandes confusões. Seguir as orientações corretas, medir com atenção e manter o tratamento em dia são atitudes fundamentais para controlar a hipertensão e proteger a saúde do coração.

Artigos relacionados:
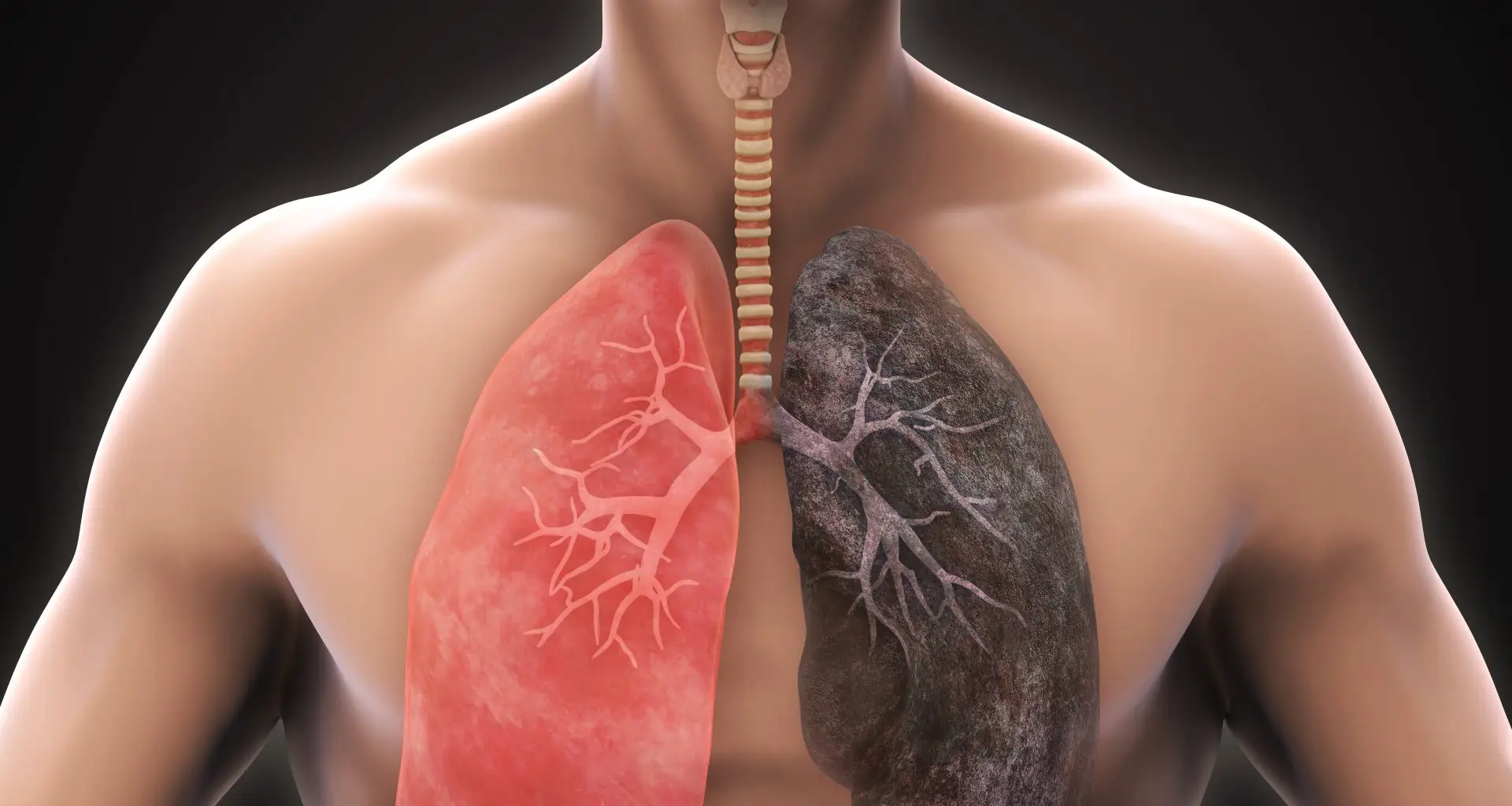
DPOC controlada: por que os sintomas ainda aparecem?
Você faz o tratamento certinho. Usa o inalador todos os dias, evita fumaça, não pula as consultas. Então por que, mesmo assim, ainda sente falta de ar ao subir uma escada? Por que as crises ainda aparecem?
Essa é uma das dúvidas mais frequentes — e mais frustrantes — de quem vive com DPOC (Doença Pulmonar Obstrutiva Crônica). E a resposta é mais complexa do que parece.
"DPOC controlada não significa DPOC curada. Significa que a doença está sendo gerida para causar o mínimo de impacto possível na sua vida."
Entender essa distinção é o primeiro passo para ter expectativas realistas e, mais importante, para identificar quando algo está realmente saindo dos trilhos.
O que significa "DPOC controlada"?
Quando o médico diz que a DPOC está "controlada", ele está dizendo que a progressão da doença está sendo freada, que as exacerbações (crises agudas) estão menos frequentes e que a qualidade de vida está sendo preservada ao máximo.
Mas a DPOC é uma doença crônica e irreversível. O dano nos pulmões — o estreitamento das vias aéreas e a destruição dos alvéolos — já existe. O tratamento não reconstrói esse tecido; ele trabalha para impedir que o quadro piore e para aliviar os sintomas.
Por que sintomas ainda aparecem mesmo com tratamento?
Existem várias razões para isso. Algumas têm solução, outras precisam de adaptação. Veja as principais:
Uso incorreto do inalador
Estudos mostram que mais de 70% dos pacientes usam o dispositivo de forma errada — e nunca foram corrigidos. A medicação não chega onde precisa chegar, e o tratamento perde eficácia sem que ninguém perceba.
A doença progride naturalmente com o tempo
Mesmo com tudo sob controle, a DPOC pode avançar lentamente. É natural que, ao longo dos anos, o esforço para realizar atividades que antes eram simples aumente. Isso não significa falha no tratamento.
Exposição a irritantes ambientais
Poluição, fumaça de cigarro de terceiros, produtos de limpeza com cheiro forte, mofo, poeira — qualquer um desses irritantes pode provocar sintomas mesmo em pacientes bem controlados. O ambiente importa muito.
Outras condições agindo ao mesmo tempo
Ansiedade, insuficiência cardíaca, refluxo gastroesofágico e anemia são exemplos de condições que mimetizam ou agravam os sintomas respiratórios da DPOC. A apneia do sono, por exemplo, é uma comorbidade comum em pacientes com DPOC e pode intensificar o cansaço e a falta de ar. Tratar só o pulmão pode não ser suficiente.
Uso irregular da medicação
Pular doses em dias que "parece que está bem" é um erro comum. Os inaladores de manutenção funcionam de forma preventiva e contínua — interromper o uso por alguns dias pode levar a uma piora nos dias seguintes. Saiba como a irregularidade nos horários afeta qualquer tratamento contínuo →
Descondicionamento físico progressivo
A falta de ar faz com que muitos pacientes se movimentem cada vez menos. Isso enfraquece os músculos respiratórios e cria um ciclo vicioso: menos atividade → mais descondicionamento → mais falta de ar com esforços menores.
O esquema terapêutico pode precisar de ajuste
O tratamento da DPOC é escalonado. O que funcionou por dois anos pode não ser mais suficiente. Sintomas persistentes podem indicar que chegou a hora de revisar o plano com o médico — não que o paciente esteja fazendo algo errado. Vale lembrar que o cuidado com a saúde está cada vez mais fragmentado, o que torna essa revisão ainda mais importante.
- Peça ao farmacêutico ou ao enfermeiro para observar você usando o dispositivo e corrigir qualquer erro
- Inspire lenta e profundamente ao acionar o inalador — não rápido e curto
- Segure a respiração por 10 segundos após a inalação para a medicação se depositar
- Espaçadores (câmaras valvuladas) ajudam a melhorar a entrega da medicação em qualquer tipo de inalador pressurizado
- Higienize o bocal regularmente para não comprometer o funcionamento
Quando os sintomas indicam que algo mudou de verdade?
Há uma diferença importante entre os sintomas habituais do dia a dia e os sinais de uma exacerbação — uma piora aguda que precisa de atenção médica imediata.
⚠ Procure atendimento se perceber:
Viver bem com DPOC é possível
A DPOC controlada não é uma meta inalcançável — é a realidade de milhares de brasileiros que, com o tratamento certo, conseguem trabalhar, caminhar, estar com a família e ter qualidade de vida.
Mas isso exige uma parceria ativa entre o paciente e a equipe de saúde. Conhecer os limites da doença, usar a medicação corretamente, identificar os gatilhos pessoais e não hesitar em buscar ajuda quando algo muda são atitudes que fazem toda a diferença.
Na Dose Certa, nossos farmacêuticos estão prontos para revisar a técnica do seu inalador, esclarecer dúvidas sobre interações medicamentosas e apoiar você em cada etapa do tratamento. Cuide do seu pulmão com informação de qualidade.
Leia também no blog Dose Certa
Autonomia virou prioridade no envelhecimento

O Brasil atravessa uma mudança silenciosa que começa a transformar a forma como famílias, profissionais de saúde e pacientes lidam com o cuidado no dia a dia.
Em 2026, novos levantamentos sobre envelhecimento populacional voltaram a mostrar um crescimento acelerado da população acima dos 60 anos no país. O dado, por si só, não é novidade. O que mudou foi a preocupação crescente com outro ponto: como manter autonomia ao longo do envelhecimento.
Hoje, viver mais já não é visto como o único objetivo. A discussão passou a incluir qualidade de vida, independência e capacidade de manter a própria rotina funcionando com segurança ao longo do tempo.
Esse movimento tem impactado diretamente a forma como o cuidado contínuo é pensado.
Durante muitos anos, grande parte das conversas sobre envelhecimento focava apenas em doenças. Agora, especialistas discutem também o que ajuda uma pessoa a sustentar a própria rotina com menos dependência: memória preservada, organização do dia a dia, mobilidade e continuidade nos cuidados de saúde.
Na prática, pequenas dificuldades passaram a ganhar mais atenção.
Esquecer horários importantes, interromper tratamentos com frequência ou depender de muitas etapas manuais para manter a rotina pode afetar autonomia de forma gradual.
E isso não acontece apenas em idades mais avançadas.
Pessoas que convivem com tratamentos contínuos muitas vezes já lidam com rotinas complexas, excesso de tarefas e múltiplas responsabilidades relacionadas à saúde.
Outro ponto importante é que as famílias mudaram.
Hoje, muitos adultos conciliam trabalho, filhos e o cuidado de pais envelhecendo ao mesmo tempo. Esse cenário aumentou a busca por formas de cuidado que consigam trazer mais previsibilidade e continuidade para a rotina, mesmo sem acompanhamento constante ao longo do dia.
Por isso, o setor de saúde passou a discutir cada vez mais modelos que reduzam atritos no cuidado cotidiano e facilitem a manutenção da rotina de saúde no longo prazo.
No fundo, essa mudança revela uma transformação importante.
A conversa já não é apenas sobre viver mais.
É sobre conseguir manter autonomia, clareza e segurança na própria rotina ao longo da vida.
Leia mais:
Veja outros conteúdos sobre autonomia e rotina de cuidados no blog da Drogasil Dose Certa:
https://www.drogasil.com.br/dose-certa
Fontes:
https://www.ibge.gov.br
https://www.who.int/news-room/fact-sheets/detail/ageing-and-health
https://agenciabrasil.ebc.com.br

Artigos relacionados:
O cuidado com a saúde está ficando mais fragmentado

Marcar consultas por um aplicativo, receber resultados em outro lugar, falar com profissionais diferentes ao longo do tratamento e precisar acompanhar informações espalhadas entre plataformas, receitas e exames.
Nos últimos anos, a saúde se tornou mais digital, mais rápida e mais acessível. Mas, ao mesmo tempo, muitos pacientes começaram a sentir um novo problema: a fragmentação do cuidado.
Em 2026, especialistas e empresas do setor de saúde passaram a discutir com mais frequência a necessidade de criar jornadas mais integradas para os pacientes, principalmente em tratamentos contínuos. O tema ganhou força com o avanço da saúde digital, da telemedicina e dos atendimentos híbridos no Brasil.
Na prática, isso significa uma mudança importante na forma como as pessoas vivem o próprio cuidado.
Hoje, é comum que um paciente passe por diferentes profissionais, plataformas e etapas sem que exista uma continuidade clara entre elas. O resultado é uma rotina mais cansativa, com excesso de informações, tarefas repetidas e dificuldade para manter constância ao longo do tempo.
O problema não aparece apenas em grandes decisões médicas. Ele aparece no cotidiano.
Quando o cuidado fica espalhado entre muitos processos, aumenta a chance de esquecimentos, interrupções e confusão sobre o que precisa ser feito. Principalmente em tratamentos de longo prazo, pequenas falhas começam a se acumular silenciosamente.
Por isso, a discussão sobre saúde deixou de envolver apenas acesso. Cada vez mais, ela também envolve experiência, continuidade e organização da rotina.
Esse movimento acontece em um momento em que os pacientes estão mais sobrecarregados mentalmente. Rotinas aceleradas, excesso de notificações e múltiplas responsabilidades fizeram com que tarefas ligadas à saúde começassem a disputar atenção com dezenas de outras demandas do dia.
Em muitos casos, o cuidado acaba virando mais uma tarefa administrativa.
É justamente por isso que o setor de saúde começou a olhar com mais atenção para modelos que reduzam atritos na rotina do paciente. A ideia é criar experiências mais simples, previsíveis e integradas, principalmente para pessoas que precisam manter cuidados contínuos.
Essa mudança já aparece em diferentes áreas da saúde brasileira. Tendências recentes apontam crescimento de modelos híbridos de cuidado, integração entre serviços e uso de estratégias comportamentais para melhorar adesão e continuidade dos tratamentos.
No fundo, a discussão vai além da tecnologia.
Ela fala sobre como tornar o cuidado possível dentro da vida real.
Porque, quando a rotina fica complexa demais, até cuidar da própria saúde pode começar a parecer difícil de sustentar.
Fontes:
https://www.segs.com.br/seguros/440420-5-tendencias-que-vao-moldar-a-saude-suplementar-no-brasil-em-2026
https://triagefy.io/blog/tendencias-saude-digital-2026
https://exame.com/bussola/5-tendencias-que-transformarao-o-setor-de-saude-em-2026/
https://xvifinance.com.br/2026/01/07/tendencias-setor-saude-2026-radar-estrategico/

Artigos relacionados:
Solidão entre idosos cresce e acende alerta para saúde

Em muitos lares, a rotina muda de forma quase imperceptível com o passar do tempo. Conversas diminuem, visitas ficam mais espaçadas e alguns momentos do dia passam a acontecer em silêncio.
Nos últimos anos, o aumento da solidão entre pessoas idosas tem chamado atenção de especialistas em saúde e envelhecimento. O tema voltou a ganhar força em 2026, principalmente pelos impactos que o isolamento pode causar no bem-estar emocional, na autonomia e até na forma como o cuidado com a saúde acontece no dia a dia.
Nem sempre a solidão aparece de maneira evidente. Muitas vezes, ela está presente em pequenas mudanças de comportamento e na perda gradual de hábitos da rotina.
Alguns idosos começam a sair menos de casa. Outros deixam de participar de atividades que antes faziam parte do cotidiano. Aos poucos, tarefas simples podem começar a exigir mais esforço, inclusive aquelas relacionadas ao autocuidado.
Esse cenário merece atenção porque a saúde emocional e a rotina estão diretamente conectadas.
Pesquisas recentes apontam que o isolamento prolongado pode impactar sono, memória, disposição e qualidade de vida. Além disso, quando a rotina perde constância, hábitos importantes tendem a ficar mais desorganizados ao longo do tempo.
Isso pode afetar desde alimentação e hidratação até cuidados contínuos com a saúde.
Outro ponto importante é que muitas famílias vivem hoje uma dinâmica diferente da de anos anteriores. Rotinas aceleradas, excesso de compromissos e relações cada vez mais mediadas pela tecnologia diminuíram parte da convivência presencial.
Mesmo quando existe carinho e preocupação, a falta de presença frequente pode aumentar a sensação de isolamento.
Por isso, pequenas interações do cotidiano fazem diferença. Conversas frequentes, acompanhamento mais próximo e momentos de convivência ajudam a fortalecer vínculos e trazer mais segurança emocional para a rotina.
Quando existe uma rede de apoio mais presente, o cuidado tende a acontecer de forma mais contínua e organizada.
Em um país que envelhece rapidamente, olhar para o bem-estar emocional dos idosos também é olhar para saúde, autonomia e qualidade de vida no longo prazo.
Porque cuidar da saúde também passa por sentir-se acompanhado na rotina.