Apenas 3 noites mal dormidas já afetam o coração, diz estudo

Três noites de sono ruim já podem afetar a saúde do coração, aponta novo estudo
Quem nunca virou algumas noites mal dormidas, tentando compensar depois com algumas horas extras no fim de semana? A prática é comum, mas um novo estudo revela que o prejuízo pode chegar antes do que se imaginava — e impactar diretamente a saúde do coração. Apenas três noites consecutivas de sono de má qualidade já são suficientes para provocar alterações fisiológicas associadas a doenças cardiovasculares.
Este dado vem de uma pesquisa recente conduzida por cientistas da Universidade da Carolina do Sul, publicada no Journal of Psychosomatic Research. O trabalho reforça uma preocupação crescente na medicina preventiva: dormir mal não é inofensivo, mesmo por pouco tempo.
O que o estudo descobriu?
O estudo acompanhou mais de 6.000 adultos durante dois anos e observou os efeitos imediatos de noites mal dormidas no organismo. Os participantes que relataram três noites seguidas com sono insuficiente ou de baixa qualidade apresentaram:
Aumento da frequência cardíaca em repouso, um marcador importante de estresse cardiovascular;
Elevação da pressão arterial matinal, especialmente entre pessoas com histórico familiar de hipertensão;
Piora na regulação do humor, o que pode influenciar comportamentos de risco, como má alimentação e sedentarismo.
Essas alterações, mesmo que sutis no curto prazo, são sinais claros de que o corpo entra em estado de alerta. Com o tempo, essa condição pode evoluir para problemas mais graves, como hipertensão crônica, arritmias e, em casos mais extremos, infartos.
Por que o sono afeta tanto o coração?
O sono é o momento em que o corpo desacelera e o coração também. Durante o sono profundo, a frequência cardíaca diminui, a pressão arterial se estabiliza e o corpo inicia uma série de processos anti-inflamatórios e reparadores. Quando esse ciclo é interrompido ou encurtado, o sistema cardiovascular permanece em estado de alerta. O que deveria ser uma pausa, torna-se uma sobrecarga.
Além disso, noites mal dormidas afetam a produção de hormônios como o cortisol (ligado ao estresse) e a insulina (relacionada ao metabolismo da glicose), contribuindo para o desenvolvimento de doenças metabólicas que também afetam o coração.
Um problema que vai além do cansaço
Vale reforçar: não é só uma questão de se sentir mais cansado ou menos produtivo. O sono ruim pode acelerar processos inflamatórios no corpo, aumentar o risco de diabetes tipo 2 e até comprometer a imunidade.
Na prática, o que o estudo nos mostra é que o coração sente o impacto do sono ruim mais rápido do que se pensava. E, diferentemente de outros hábitos prejudiciais (como má alimentação ou tabagismo), o sono costuma ser negligenciado, tratado como algo secundário.
O que fazer para proteger o coração?
Pequenas mudanças na rotina podem fazer diferença real:
Estabeleça um horário regular para dormir e acordar, mesmo nos fins de semana;
Evite telas de celular, computador ou televisão pelo menos 1 hora antes de dormir;
Reduza o consumo de cafeína no final do dia;
Pratique exercícios físicos regularmente, mas evite treinos intensos perto da hora de dormir;
Invista em um ambiente propício ao sono: escuro, silencioso e com temperatura agradável.
Conclusão
A ideia de que é possível “compensar o sono perdido” nos fins de semana está cada vez mais desacreditada pela ciência. E o estudo mais recente reforça esse ponto com evidências sólidas: três noites ruins já são suficientes para iniciar um processo de desgaste no sistema cardiovascular.
Cuidar da qualidade do sono não é luxo, é necessidade básica de saúde, assim como manter uma alimentação equilibrada e fazer check-ups regulares. Especialmente quando se trata do coração, a prevenção começa antes do sintoma.
Se você tem enfrentado dificuldades para dormir bem com frequência, procure ajuda médica. Na Drogasil Dose Certa, incentivamos a saúde preventiva e o cuidado integral, com informações baseadas em ciência para decisões conscientes.

Artigos relacionados:
Gota (ácido úrico alto): sinais além da dor intensa

A gota costuma ser lembrada pelas crises de dor intensa nas articulações. Mas antes desses episódios mais agudos, o corpo pode dar sinais mais discretos de que algo não está em equilíbrio.
Identificar esses indícios ajuda a cuidar da condição de forma mais contínua, e não apenas nos momentos de crise.
O que é a gota e por que ela acontece?
A gota é uma condição causada pelo acúmulo de ácido úrico no organismo. Quando esse nível está elevado, podem se formar cristais nas articulações, provocando inflamação.
Isso pode acontecer por fatores como alimentação, predisposição genética e outras condições de saúde.
Quais são os primeiros sinais da gota?
Antes das crises mais intensas, alguns sinais podem aparecer:
- desconforto leve nas articulações
- sensação de rigidez, principalmente ao acordar
- inchaço discreto
- aumento de sensibilidade em regiões específicas
Esses sintomas podem ser intermitentes e, muitas vezes, ignorados.
Como saber se o ácido úrico está alto?
O aumento do ácido úrico nem sempre causa sintomas imediatos.
Por isso, muitas pessoas só descobrem após uma crise. No entanto, alguns sinais podem levantar suspeita:
- histórico de dor articular recorrente
- episódios leves que vão e voltam
- desconforto sem causa aparente
Exames laboratoriais são a forma mais segura de confirmação.
O que pode desencadear uma crise?
Alguns fatores podem contribuir para o aumento do ácido úrico e o surgimento das crises:
- alimentação rica em determinados alimentos
- consumo de bebidas alcoólicas
- desidratação
- uso irregular de medicamentos
Esses gatilhos podem variar de pessoa para pessoa.
O que fazer ao perceber os sinais?
Ao notar sintomas frequentes, o ideal é buscar orientação para avaliação.
Além disso, algumas atitudes ajudam no controle:
- manter hidratação adequada
- observar padrões alimentares
- seguir corretamente o tratamento indicado
- evitar interrupções sem orientação
O cuidado contínuo ajuda a reduzir o risco de crises.
O papel da rotina no controle da gota
A gota é uma condição que exige constância. Pequenas variações na rotina podem impactar diretamente o equilíbrio do organismo.
Manter horários, seguir o tratamento corretamente e evitar esquecimentos faz diferença no controle ao longo do tempo.
Organização não evita apenas crises, mas contribui para mais estabilidade.
Conclusão
A gota não começa apenas com dor intensa. O corpo pode dar sinais mais sutis antes das crises.
Observar esses indícios e manter uma rotina de cuidado ajuda a prevenir episódios mais graves e a manter a qualidade de vida.

Artigos relacionados:
Casos de dengue em alta: o que mudou em 2026?

O aumento dos casos de dengue em 2026 voltou a chamar atenção em diversas regiões do Brasil. Com sintomas que podem ser confundidos com outras infecções, muitas pessoas demoram para identificar o problema.
Saber reconhecer os sinais desde o início ajuda a buscar cuidado no momento certo e evitar complicações.
Quais são os sintomas iniciais da dengue?
A dengue costuma começar de forma repentina, com febre alta, dor no corpo e cansaço intenso.
Outros sinais comuns nos primeiros dias incluem:
- dor atrás dos olhos
- dor de cabeça
- falta de apetite
- sensação de fraqueza
Esses sintomas podem variar de intensidade, mas costumam aparecer juntos.
Como saber se pode ser dengue?
Nem sempre é fácil diferenciar a dengue de outras viroses no início. No entanto, alguns pontos ajudam a levantar suspeita:
- febre alta que começa de forma súbita
- dor no corpo mais intensa que o habitual
- cansaço fora do padrão
- piora progressiva nos primeiros dias
Observar a evolução dos sintomas é fundamental.
Quando a dengue pode se agravar?
Na maioria dos casos, a dengue evolui de forma leve. Porém, alguns sinais indicam risco de agravamento e exigem atenção imediata:
- dor abdominal persistente
- vômitos frequentes
- tontura ou sensação de desmaio
- sangramentos
Esses sintomas costumam aparecer após os primeiros dias da doença.
O que fazer ao suspeitar de dengue?
Ao identificar sintomas compatíveis, é importante:
- manter hidratação constante
- evitar automedicação, principalmente com anti-inflamatórios
- observar a evolução dos sinais
- buscar orientação profissional
O acompanhamento correto ajuda a reduzir riscos e orientar o tratamento adequado.
Por que os casos estão aumentando em 2026?
O crescimento recente está associado a fatores como:
- períodos de chuva seguidos de calor
- aumento de focos de água parada
- maior circulação do mosquito transmissor
- dificuldade de controle em áreas urbanas
Essas condições favorecem a transmissão e explicam o aumento dos casos.
Como manter o cuidado durante a doença?
Mesmo sendo uma condição temporária, a dengue pode impactar a rotina e o cuidado com a saúde.
Durante esse período, é comum haver:
- alteração nos horários de medicamentos
- redução da alimentação
- queda de energia
- desorganização da rotina
Manter o mínimo de organização possível ajuda na recuperação e evita falhas no cuidado.
Como se proteger da dengue no dia a dia?
A prevenção continua sendo a principal forma de controle:
- evitar água parada
- manter recipientes fechados
- limpar áreas externas com frequência
- usar repelente quando necessário
Pequenas ações têm impacto coletivo.
Conclusão
Com os casos de dengue em alta, reconhecer os sinais iniciais e agir rapidamente faz diferença.
Manter atenção à rotina, evitar automedicação e buscar orientação quando necessário são atitudes essenciais para um cuidado mais seguro.

Artigos relacionados:
Produção nacional do Buscopan: o que muda

O Brasil deu um passo importante na área da saúde ao iniciar a produção nacional do principal insumo utilizado em medicamentos como o Buscopan, amplamente usado no tratamento de cólicas e dores abdominais. A novidade reduz a dependência de importações e fortalece a indústria farmacêutica nacional, com impacto direto no acesso a medicamentos.
Esse movimento acontece em um contexto global de instabilidade na cadeia de insumos farmacêuticos, o que torna a produção local ainda mais estratégica. Na prática, isso significa mais controle sobre a fabricação e maior previsibilidade no abastecimento.
A substância produzida no país é a escopolamina, responsável pelo efeito terapêutico do medicamento. Antes, esse insumo era majoritariamente importado, o que deixava o Brasil vulnerável a oscilações externas, como mudanças na produção internacional, custos logísticos e variações cambiais.
Com a produção nacional, a tendência é que o fornecimento se torne mais estável. Isso pode reduzir o risco de falta de medicamentos nas farmácias e garantir maior continuidade no tratamento de sintomas comuns, como dores abdominais e desconfortos gastrointestinais.
Além do impacto direto para a população, a medida também fortalece o sistema de saúde. A produção interna de insumos farmacêuticos contribui para o abastecimento mais seguro do SUS, diminui a dependência de outros países e amplia a capacidade do Brasil de responder a situações de emergência sanitária.
Outro ponto relevante é o desenvolvimento tecnológico envolvido nesse processo. A fabricação de insumos desse tipo exige alto nível de especialização, o que posiciona o país de forma mais competitiva no cenário global e abre espaço para novos investimentos no setor.
Mesmo sendo uma mudança que acontece nos bastidores da indústria, os efeitos são percebidos no dia a dia. Ter acesso mais estável a medicamentos básicos influencia diretamente a rotina, principalmente para quem depende deles com frequência.
A partir de agora, vale observar como essa produção nacional evolui, se haverá expansão para outros medicamentos e quais serão os impactos no acesso e na disponibilidade ao longo do tempo.
No cenário atual, em que a saúde está cada vez mais ligada à capacidade de resposta dos países, iniciativas como essa mostram a importância de investir em autonomia e estrutura interna.
A produção do insumo do Buscopan no Brasil não é apenas uma conquista industrial, mas um avanço que pode tornar o cuidado com a saúde mais seguro, acessível e contínuo.

Artigos relacionados:
Apneia do sono: sinais que vão além do ronco
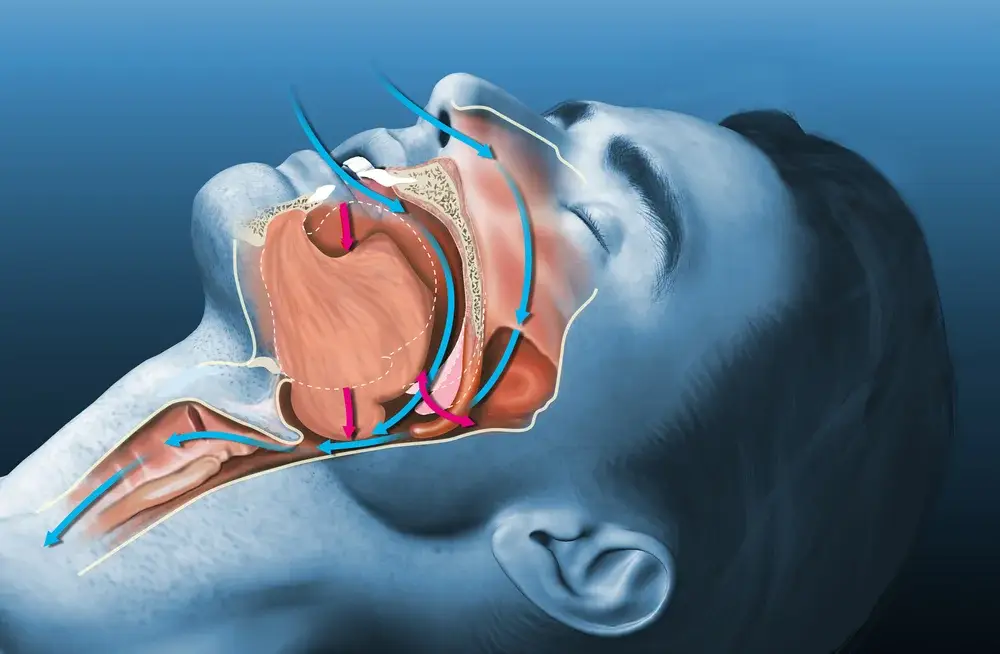
Roncar alto costuma ser visto como algo comum ou até inofensivo. Mas, em alguns casos, pode ser um sinal de uma condição crônica pouco percebida: a apneia do sono.
Mais do que um incômodo noturno, essa condição pode impactar diretamente a qualidade de vida e a saúde ao longo do tempo.
O que é a apneia do sono?
A apneia do sono é caracterizada por pausas na respiração durante o sono. Esses episódios podem acontecer várias vezes ao longo da noite, mesmo sem que a pessoa perceba.
Como consequência, o sono se torna fragmentado e menos reparador.
Quais sinais costumam passar despercebidos?
Nem sempre a apneia é identificada apenas pelo ronco. Outros sinais podem indicar a condição:
- cansaço ao acordar, mesmo após horas de sono
- sonolência durante o dia
- dificuldade de concentração
- dores de cabeça pela manhã
- sensação de sono leve ou interrompido
Muitas vezes, esses sintomas são atribuídos à rotina ou ao estresse.
Por que a apneia é uma condição crônica?
Sem tratamento, a apneia tende a persistir ao longo do tempo. Ela não costuma desaparecer sozinha e pode se agravar dependendo de fatores como peso, idade e hábitos de vida.
Por isso, é considerada uma condição crônica que exige acompanhamento.
O impacto na saúde geral
A qualidade do sono influencia diversas funções do organismo. Quando o descanso não é adequado, o corpo permanece em estado de alerta por mais tempo.
Isso pode afetar:
- o controle da pressão arterial
- o nível de energia ao longo do dia
- a capacidade de concentração
- o equilíbrio geral do organismo
O impacto costuma ser gradual e silencioso.
O papel da rotina no cuidado
Manter horários regulares para dormir e acordar, evitar estímulos antes de dormir e observar sinais ao longo do dia são formas de começar a cuidar do sono.
Além disso, buscar avaliação quando há suspeita é essencial para um diagnóstico adequado.
Organizar a rotina de descanso também faz parte do cuidado com a saúde.
Quando procurar ajuda?
Se o ronco for frequente, acompanhado de pausas na respiração ou se houver cansaço excessivo durante o dia, é importante buscar orientação profissional.
O diagnóstico pode envolver exames específicos que avaliam o padrão do sono.
Conclusão
A apneia do sono vai além do ronco. É uma condição que pode impactar o dia a dia de forma silenciosa, afetando energia, concentração e bem-estar.
Observar os sinais e manter uma rotina mais estruturada são passos importantes para cuidar da saúde a longo prazo.
Leia mais:
Veja outros conteúdos sobre saúde e bem-estar no blog da Drogasil Dose Certa:
https://www.drogasildosecerta.com.br/blog/



